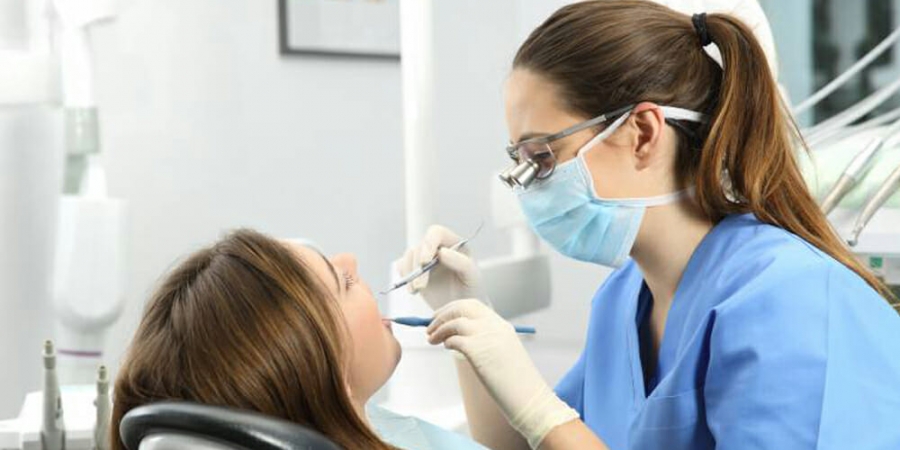
Conheça o IPS e.max
O adoçante substitui o açúcar?
O adoçante é considerado um substituto do açúcar em relação ao paladar, no entanto, é preciso esclarecer que, enquanto o açúcar é calórico, os adoçantes podem ou não conter calorias. Os adoçantes evitam a cárie dental? O açúcar ou sacarose é o alimento principal das bactérias que provocam cárie. Os adoçantes não são aproveitados por elas da mesma forma; logo, quando há oferta de adoçantes substituindo a sacarose, o número de bactérias diminui. No entanto, é muito importante lembrar que vários fatores atuam em conjunto para provocar a cárie; assim, a prevenção não pode ser direcionada para um único fator. Além disso, a substituição da sacarose por outros tipos de carboidratos mais complexos (menos utilizados pelas bactérias), seria a escolha mais saudável. Os adoçantes têm contra-indicação para a saúde geral? Desde que os adoçantes sejam ingeridos dentro da quantidade recomendada (muitos produtos dietéticos possuem em seu rótulo a dose máxima diária), não há problema. Deve-se tomar cuidado com os adoçantes constituídos de álcool poliídrico (sorbitol, xilitol, maltitol), que não devem ultrapassar a dose de 50 g/dia sob risco de provocarem diarréia. Outro fato a ser lembrado é que o aspartame, por ter fenilalanina, é contra-indicado para pacientes fenilcetonúricos (que não conseguem metabolizar a fenilalanina), sendo este distúrbio muito raro na população (1:16.000). As crianças podem ingerir adoçantes? Sim, as crianças podem ingerir adoçantes, mas normalmente recomenda-se apenas para aquelas que realmente têm indicação para o seu uso, como as diabéticas e, em algumas situações, as obesas (indicação médica). No entanto, em relação às crianças com risco aumentado para a cárie dental, o ideal é manter um controle na ingestão de sacarose, tanto na freqüência quanto na quantidade, e reforçar os outros meios preventivos. O açúcar em forma de sacarose faz falta para crianças? O açúcar é um alimento considerado uma fonte importante de carboidrato de absorção rápida. Atualmente, têm-se dado maior ênfase à utilização de carboidratos complexos em detrimento dos simples (de absorção rápida), não apenas devido ao aumento da prevalência de obesidade infantil, mas também como uma forma de prevenção de cárie. Portanto, desde que os carboidratos sejam consumidos na quantidade recomendada (55-60% do valor calórico total da dieta), não há necessidade de se consumir especificamente o açúcar, podendo ser ingerido outro tipo de alimento que seja fonte desse nutriente, principalmente os não-processados, como os integrais. O uso indiscriminado de refrigerantes diet (com adoçante) faz mal à saúde? Como ocorre com qualquer alimento, o uso indiscriminado dos adoçantes não é indicado, devendo, portanto, haver moderação. Alguns adoçantes sintéticos como aspartame, sacarina, acesulfame-K e sucralose são aprovados pela Food and Drug Administration (FDA) e, portanto, têm uma regulamentação maior para às doses máximas recomendadas. Os estevosídeos (stévia), apesar de muito utilizados na América do Sul, não são aprovados pelo FDA e, portanto, não têm uma regulamentação específica quanto a doses máximas permitidas. O ciclamato de sódio foi proibido pelo FDA, mas novos estudos comprovaram que a dose tóxica é muito alta, e, por isso, cogita-se a sua reaprovação. Os refrigerantes diet utilizam, em geral, uma mistura de aspartame, sacarina e ciclamato de sódio. A chance de se chegar à dose máxima desses componentes é, praticamente, teórica. Levando-se em conta que os estudos ora aprovam, ora condenam os diversos adoçantes, e tendo em vista que os órgãos controladores seguem os estudos para aprovarem ou não o uso, o mais sensato é utilizar pouco. E em relação aos chicletes “sugar-free”? São melhores que os que possuem açúcar, mas deve ser observada a quantidade recomendada. Além disso, o fato de não terem açúcar e estimularem a salivação faz com que ajudem na proteção contra a cárie. Isso vale principalmente para o chiclete com xilitol, pois esse adoçante tem uma ação antibacteriana. As gestantes podem consumir produtos com adoçantes? Sim, desde que tenham orientação para a ingestão de uma dieta equilibrada e não utilizem esses produtos em excesso. O aspartame poderia trazer problema no caso de a criança ser fenilcetonúrica, mas esse distúrbio, como dissemos, é muito raro. A sucralose (splenda) é liberada pela FDA para gestantes, pois ela não é absorvida no intestino.